腎上腺結核病or腎上腺腫瘤?超聲介入腎上腺穿刺活檢可“一針定性”!
發布時間:2022.05.30
腎上腺結核病or腎上腺腫瘤?
超聲介入腎上腺穿刺活檢可“一針定性”!
腎上腺結核病在臨床診治中相對罕見,但隨著不規則用藥及多重耐結核菌株的出現,近年來腎上腺結核患者在不斷增多。
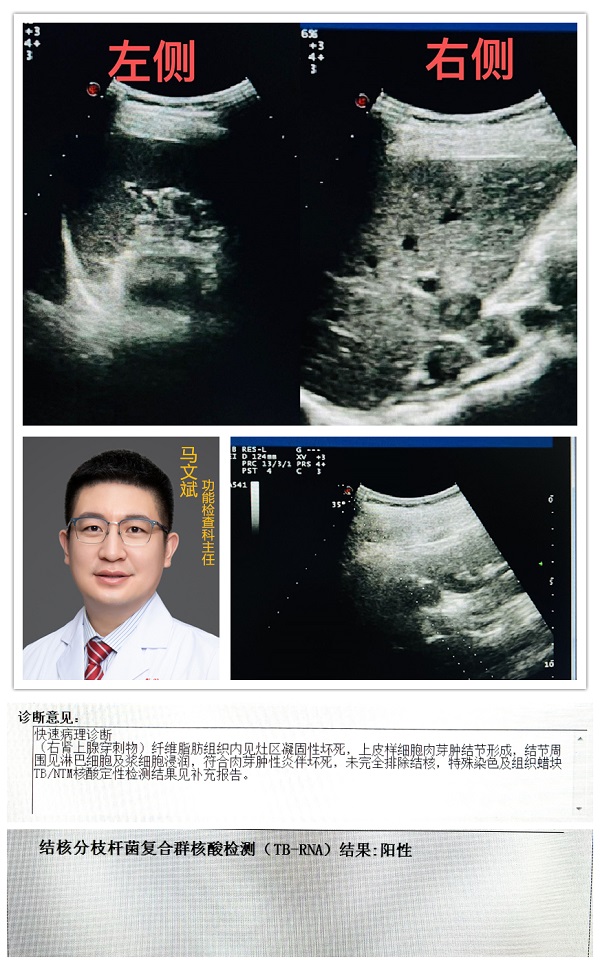
40歲的王女士(化名)有結核病史,身體消瘦,自訴乏力,伴腹瀉兩年,咳嗽有兩個月不止,入住我院結核內科。超聲檢查發現“雙側腎上腺多發包塊”。為明確腎上腺區包塊性質,臨床醫生申請對患者包塊進行穿刺活檢,為后續治療提供病理依據。
功能檢查科主任馬文斌經過詳細評估,確認患者無穿刺活檢禁忌證,經患者及家屬知情同意后,對王女士進行超聲引導下右側腎上腺包塊穿刺活檢術。患者取俯臥位,超聲定位避開重要臟器、大的血管,沿預設的穿刺路徑局麻,超聲實時引導下使用18G一次性全自動活檢針穿刺,共取得10mm長組織3條,手術過程順利,術后患者情況良好,無明顯不適。
術后病理提示:患者腎上腺包塊符合肉芽腫性炎伴壞死;Gene Xpert MTB/RIF提示:結核分枝桿菌,濃度低,利福平敏感;TB-RNA結果陽性。臨床明確診斷為“腎上腺結核”,這為患者的后續治療提供了準確的病理和檢驗依據。
結核內科專家表示,腎上腺結核多繼發于肺結核, 常為結核分枝桿菌血行播散侵犯所致,多見雙側同時病變。臨床表現為低熱、乏力、盜汗、腎上腺功能減退等,因其臨床表現不典型,容易與腎上腺腫瘤相混淆,可導致誤診漏診。市胸科醫院功能檢查科通過超聲介入腎上腺穿刺活檢術,可以快速明確腎上腺腫塊性質,為患者后續治療提供可靠依據。
馬文斌主任表示,腎上腺位于腹膜后,位置較深,其周圍毗鄰的臟器有肝、腎、腸管等,腎上腺腫瘤根據有無內分泌功能分為功能性腫瘤和非功能性腫瘤。功能性腫瘤患者較早出現相應的癥狀及體征,再結合影像學及實驗室檢查,有利于疾病的診斷。非功能性腫瘤患者發現較晚,且臨床診斷較困難。超聲引導下穿刺活檢術也是確診腎上腺腫瘤病理類型的重要手段,為后續治療方案提供直接證據。
附圖:
超聲引導下腎上腺穿刺活檢:
一、適應證
凡有腎上腺占位性病變(功能性腎上腺腫瘤除外),其診斷、病變程度、治療和預后等問題尚未解決或不明確者,而且能被超聲影像清晰顯示、有安全的穿刺路徑,原則上均適宜進行超聲引導穿刺活檢。
常見情況有:
1.懷疑無功能性原發性或轉移性腎上腺腫瘤、占位。
2. 囊性或囊實性占位性病變的診斷和鑒別診斷。
二、禁忌證
1.功能性腎上腺腫瘤;
2.明顯出血傾向和(或)凝血功能障礙者;
3.嚴重感染者;
4.無安全穿刺路徑者;
三、操作前準備
1.明確活檢適應證后,應向患者解釋活檢的必要性及安全性,并簡要說明操作過程,消除其顧慮,爭取最佳配合。
2.術前行必要的影像檢查,如超聲、超聲造影及增強 CT 或增強 MRI,以詳細了解病變的位置、形態、大小、腫瘤內部及周邊血供情況及腫瘤與腎及周邊腸道等結構的關系,確定最佳進針部位和途徑。
3.術前檢查包括兩次以上的血壓測定,已有高血壓者積極控制血壓。
4.術前行血常規、血清四項、出凝血時間、凝血酶原時間、血糖、兒茶酚胺等內分泌功能等檢驗。對有出血傾向者,術前、后用維生素k和血凝酶各 1 支。
5. 術前已用抗凝治療者應停用抗凝藥物、抗血小板藥物至少一周以上,并復查凝血指標。
6. 術前患者需禁食8小時,常規建立靜脈通道。
7.術前簽署手術知情同意書,遵循知情同意原則,治療前向患者或(及)其親人或監護人說明活檢的必要性和可能引起的各類并發癥,解釋交代相關注意事項,必須取得書面同意。
8.非急診的女性患者應避開月經期。
9. 焦慮者及不能合作者可酌情應用鎮靜劑。
四、臨床意義
隨著影像技術的發展,腎上腺病變的檢出可以通過多種影像實現,包括超聲、CT、MRI、PET等。超聲分辦率較高,費用較低,操作方便,對早期的病灶的檢出發揮重要作用。超聲引導下穿刺活檢是一種安全、微創的技術,是獲取病理學診斷重要手段,同時為患者下一步治療提供根據。
廣州市胸科醫院功能檢查科常規開展超聲介入項目包括全身多組織器官穿刺活檢(包括肝、胰腺、腎臟、腎上腺、肺、胸膜、淋巴結、乳腺、前列腺、膀胱等)、各部位積液/積膿置管引流(包括胸腔積液、腹腔積液、心包積液、膈下膿腫、軟組織膿腫、膽道引流、腎造瘺等),各部位實質性腫瘤微波消融等。詳細咨詢可聯系廣州市胸科醫院2號樓2樓功能檢查科前臺,聯系電話:020-83592057


